Внематочная беременность
- м. Ясенево, Литовский бульвар, д 1А
- м. Ленинский проспект,
ул. Фотиевой, д 10
+7 (495) 356-03-01 - для обращений по ОМС
+7 (495) 427-77-33 - неотложная помощь
+7 (499) 137-08-85 - вызов врача на дом
и охраны здоровья детей
- м. Ленинский проспект,
ул. Фотиевой, д 10, стр 1
- м. Ленинский проспект,
ул. Фотиевой, д 10
Сб с 9:00 до 20:00,
ВС с 9:00 до 20:00,
госпитализация 24/7
Наши специалисты свяжутся с вами в ближайшее время
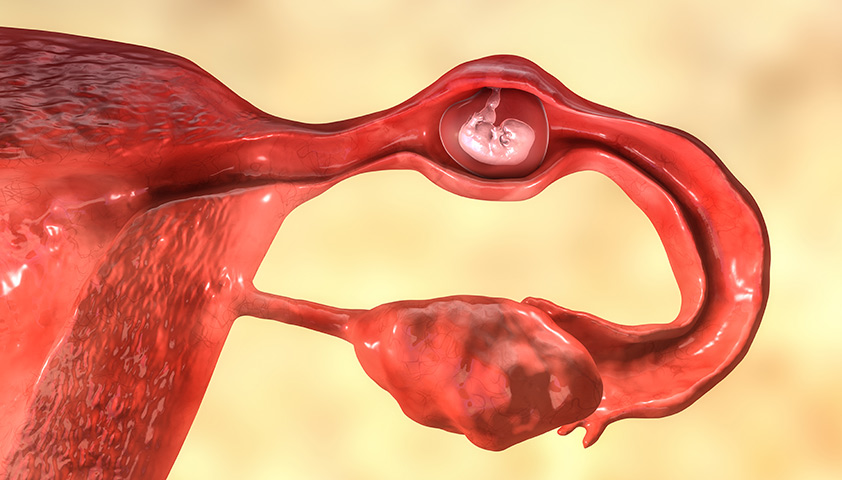
Внематочная беременность (международное название – «эктопическая беременность») – это патологическая беременность, когда прикрепление оплодотворенной яйцеклетки происходит вне полости матки. Внематочную беременность относят к состояниям, требующим неотложной медицинской помощи. В случае несвоевременной диагностики и отсутствия адекватного лечения внематочная беременность может представлять опасность для жизни , связанную с развитием массивного внутрибрюшного кровотечения.

В зависимости от места имплантации плодного яйца различают следующие виды внематочной беременности:
- трубная: плодное яйцо имплантируется в маточной трубе. Встречается наиболее часто;
- яичниковая: плодное яйцо имплантируется на яичнике;
- брюшная: плодное яйцо имплантируется в брюшной полости, чаще всего в области брыжейки тонкого кишечника или сигмовидной кишки;
- интерстициальная: имплантация происходит в интерстициальном (маточном) отделе маточной трубы;
- шеечная: плодное яйцо имплантируется в области перешейка или в цервикальном канале.
Частота данной патологии возрастает в связи с использованием современных технологий вспомогательной репродукции (ЭКО), достигая 1 заболевания на 100-620 беременностей.
Факторы риска развития внематочной беременности:
- перенесенные воспалительные заболевания придатков матки (наиболее опасной в этом смысле является хламидийная инфекция);
- перенесенная ранее эктопическая беременность (риск вероятности повторной внематочной беременности возрастает в 7-13 раз);
- внутриматочная спираль;
- стимуляция овуляции;
- перенесенные операции на трубах;
- опухоли и опухолевидные образования матки и придатков;
- эндометриоз;
- генитальный инфантилизм;
- аномалии развития половых органов;
- перенесенные ранее аборты;
- применение вспомогательных методов репродукции.
На фоне перечисленных патологических состояний нарушается физиологическое продвижение оплодотворенной яйцеклетки в сторону матки.
Клинические проявления и симптомы
Основным клиническим симптомом внематочной беременности является нарушение менструального цикла.
Клиническая картина зависит от расположения плодного яйца, срока беременности, прогрессирует ли беременность или она прерывается. В последнем случае клинические проявления зависят от характера прерывания беременности – по типу трубного аборта или разрыва трубы.При прогрессирующей трубной беременности симптомы соответствуют обычной прогрессирующей маточной беременности: задержка менструации, нагрубание молочных желез, могут появиться выделния из сосков, явления раннего токсикоза беременности (тошнота, рвота, непереносимость резких запахов).
Прерывается трубная беременность обычно на 6 - 8-й неделе (значительно реже развивается до более длительного срока). Прерывающаяся трубная беременность всегда сопровождается клинической картиной внутрибрюшного кровотечения: боли в животе, слабость, головокружение, тошнота, потеря сознания, бледность кожных покровов и слизистых. Выраженность этих симптомов зависит от типа прерывания трубной беременности. При трубном аборте клиническая картина возникает и нарастает постепенно, часто сопровождается появлением кровяных выделений из влагалища. При прерывании трубной беременности по типу разрыва трубы, как правило, развивается клиническая картина внутрибрюшного кровотечения, сопровождающегося геморрагическим шоком: боли интенсивные, возникают остро, сопровождаются выраженными нарушениями гемодинамики (резким снижением АД, тахикардией), обморочным состоянием, выраженной бледностью кожных покровов.
Лечение внематочной беременности
Основной метод лечения внематочной беременности - хирургический. Однако в течение последних двух десятилетий все чаще используют методики минимально инвазивной хирургии с целью сохранения трубы и ее функции. Во всем мире при лечении больных с внематочной беременностью в большинстве случаев выбирают лапароскопию. Операцию со вскрытием брюшной полости обычно применяют для лечения тех пациенток, у которых имеются гемодинамические нарушения, а также при локализации плодного яйца в области рудиментарного рога матки. Кроме того, такой доступ является предпочтительным для хирургов, не владеющих лапароскопией, и у больных, где лапароскопический доступ заведомо затруднен (например, при выраженном ожирение, наличии в брюшной полости значительного количества крови, а также при выраженном спаечном процессе в брюшной полости). Выбор хирургического доступа и характера операции при трубной беременности зависит от общего состояния больной, объема кровопотери, выраженности спаечного процесса в малом тазе, локализации и размеров плодного яйца, качества эндоскопического оборудования и квалификации врача- эндоскописта.
Реабилитационные мероприятия после внематочной беременности должны быть направлены на восстановление репродуктивной функции после операции. К таковым относятся: предупреждение спаечного процесса; контрацепция; нормализация гормональных изменений в организме. Для предупреждения спаечного процесса широко используют физиотерапевтические методы: переменное импульсное магнитное поле низкой частоты, низкочастотный ультразвук, токи надтональной частоты (ультратонотерапия), низкоинтенсивную лазерную терапию, электростимуляцию маточных труб; УВЧ-терапия, электрофорез цинка, лидазы, а также ультразвук в импульсном режиме. На время курса противовоспалительной терапии и еще в течение 1 месяца после окончания рекомендуется контрацепция, причем вопрос о ее длительности решается индивидуально, в зависимости от возраста пациентки и особенностей ее репродуктивной функции. Безусловно, следует учитывать желание женщины сохранить репродуктивную функцию. Длительность гормональной контрацепции также сугубо индивидуальна, но обычно она не должна быть менее 6 месяцев после операции.
После окончания реабилитационных мероприятий, прежде чем рекомендовать пациентке планировать следующую беременность, целесообразно выполнить диагностическую лапароскопию, позволяющую оценить состояние маточной трубы и других органов малого таза. Если при контрольной лапароскопии не выявлено патологических изменений, то пациентке разрешают планировать беременность в следующий менструальный цикл.
Наши специалисты свяжутся с вами, в ближайшее время
Подпишитесь на телеграм-канал НКЦ №2 (ЦКБ РАН), чтобы быть в курсе наших новостей.
- Адреса:
- м. Ясенево, Литовский бульвар, д 1 А
- м. Ленинский проспект, ул. Фотиевой, д.10
- Время работы колл-центра:
- Пн-Пт с 8:00 до 20:00
- Сб-Вс с 9:00 до 19:00